Acest ghid practic explica pas cu pas cum se face electrocardiograma (ECG) corect, de la pregatirea pacientului si plasarea electrozilor pana la verificarea calitatii semnalului si notiunile de baza ale interpretarii. Scopul este sa obtii un traseu de calitate clinica, reproductibil si util pentru decizii rapide, in special in urgente. Informatiile includ standarde actuale (2026) si recomandari formulate sau sustinute de organisme internationale precum ESC, AHA si OMS.
Ce este electrocardiograma si de ce conteaza acum
Electrocardiograma este inregistrarea activitatii electrice a inimii prin 10 electrozi care genereaza standard 12 derivatii. In 2026, standardul clinic global ramane ECG in 12 derivatii, cu viteza uzuala de 25 mm/s si amplitudine de 10 mm/mV, parametri validati si recomandati de societati precum European Society of Cardiology (ESC) si American Heart Association (AHA). ECG este neinvaziva, rapida (in mod curent 5–10 minute cu tot cu montare) si esentiala in evaluarea durerii toracice, aritmiilor, sincopei, dispneei si monitorizarii medicamentoase.
OMS subliniaza constant ca bolile cardiovasculare raman principalul motiv de mortalitate globala, cu un ordin de marime de zeci de milioane de cazuri anual la nivel mondial, ceea ce face din ECG un instrument-cheie pentru triaj si diagnostic precoce. In urgente, tinta operationala promovata de AHA/ACC si adoptata pe scara larga in 2026 este obtinerea unui ECG in mai putin de 10 minute de la prezentarea cu durere toracica. Pentru clinicieni si tehnicieni, cunoasterea riguroasa a pasilor corecti de inregistrare minimalizeaza artefactele si reduce riscul deciziilor gresite, crescand valoarea clinica a testului in fluxul real de lucru.
Echipamente si consumabile: ce este necesar pentru o ECG corecta
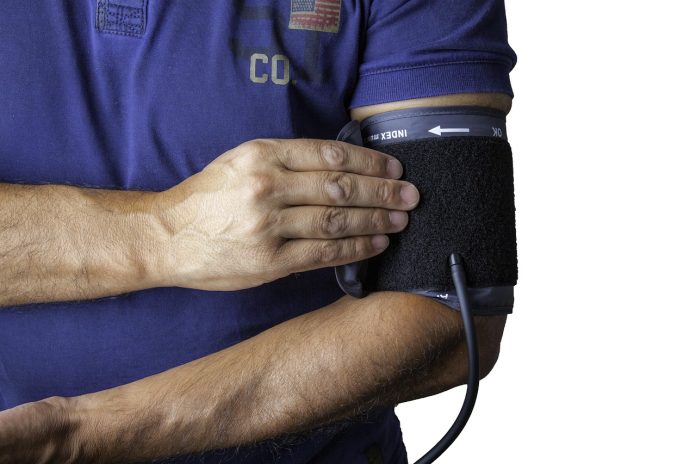
Un ECG reusit incepe cu aparatul potrivit si consumabile adecvate. In 2026, majoritatea aparatelor ECG clinice ofera o rata de esantionare de 500–1000 Hz, memorie interna, export PDF si integrare cu dosarul electronic. Iti trebuie cabluri intregi, 10 electrozi (4 periferici + 6 precordiali), pad-uri sau ventuze, gel de contact sau pad-uri autoadezive, solutii de degresare a pielii si consumabile pentru igiena. Este recomandat ca aparatul sa fie verificat periodic (calibrare 1 mV = 10 mm) si ca bateriile sa fie incarcate.
Inventar minim pentru inregistrare sigura:
- Aparat ECG 12 derivatii, cu viteza 25 mm/s si amplitudine 10 mm/mV, calibrare functionala.
- 10 electrozi: 4 pentru membre (RA, LA, RL, LL) si 6 precordiali (V1–V6), compatibili cu cablul tau.
- Consumabile: pad-uri adezive sau ventuze, gel conductor, servetele cu alcool, lame pentru indepartarea parului.
- Accesorii de confort si siguranta: manusi, halat, perna mica pentru a pozitiona toracele.
- Optiuni digitale utile in 2026: conectivitate DICOM/HL7 sau PDF criptat pentru arhivare si telemedicina.
Asigura-te ca ai hartie termica compatibila si ca gridul de 1 mm este clar. O mica tentativa de inregistrare pe tine sau pe un coleg sanatos poate confirma rapid ca aparatul si traseul de hartie sunt in parametri.
Pregatirea pacientului: pasi practici si greseli frecvente
Pregatirea incepe cu explicarea pe scurt a procedurii: nu doare, nu exista curent livrat catre pacient, iar totul dureaza cateva minute. Pacientul se intinde in decubit dorsal, toracele si gleznele/bratele sunt accesibile si se asigura intimitatea. Pielea trebuie curatata si uscata; daca este multa pilozitate pe torace, se rade local zona de contact pentru precordiale. Reducerea transpiratiei si a uleiurilor de pe piele scade impedanta si imbunatateste raportul semnal–zgomot.
Actiuni cheie inainte de montare:
- Explica pe scurt ce urmeaza si cere pacientului sa stea nemiscat si sa respire normal.
- Degreseaza cu alcool zonele de contact si asteapta uscarea pentru o adeziune buna.
- Indeparteaza parul excesiv in punctele V1–V6; folosi lame curate si arunca-le in siguranta.
- Opreste sursele de interferenta: telefoane pe masa aparatului, cabluri incrucisate, prize defecte.
- Verifica temperatura incaperii; tremorul din frig produce artefacte de miscare in toate derivatiile.
In 2026, practica buna include si verificarea setarilor pacientului in aparat (nume, varsta, sex), fiindca interpretarea automata foloseste aceste date. Odata pregatit, poti trece la montarea electrozilor, respectand schema anatomica standard.
Pozitionarea electrozilor: schema in 12 derivatii explicata
Plasarea corecta a electrozilor este esentiala pentru acuratetea ST, QRS si undei P. Pentru membre: RA (dreapta sus), LA (stanga sus), RL (dreapta jos), LL (stanga jos). In practica moderna, pentru a reduce artefactele de miscare, electrozii de membre se plaseaza proximal pe antebrate si gambe sau chiar pe trunchi, dar se mentin geometria si culorile. Pentru precordiale: V1 in spatiul IV intercostal linia parasternal dreapta, V2 in spatiul IV parasternal stang, V4 in spatiul V linia medioclaviculara stanga, V3 intre V2 si V4, V5 linia axilara anterioara nivel V4, V6 linia axilara medie nivel V4.
Repere de pozitionare de retinut:
- V1 si V2 exact in spatiul IV intercostal; o plasare prea sus falsifica ST si undele T.
- V4 pe linia medioclaviculara stanga, nu sub mamelon (variabil anatomic).
- V5 si V6 pe acelasi nivel orizontal cu V4, in axilara anterioara si medie.
- Electrozii de membre pot fi pe trunchi, dar pastreaza simetria si eticheteaza corect.
- Derivatii suplimentare utile: V3R–V4R pentru infarct de ventricul drept, V7–V9 pentru peretele posterior.
In 2026, standardul clinic ramane 10 electrozi pentru 12 derivatii, iar plasarea corecta reduce rechemarea pacientului si interpretarea gresita. Daca toracele este foarte mic (copii) sau exista deformari, noteaza ajustarile efectuate, pentru ca echipa care interpreteaza sa tina cont.
Setarile aparatului si calitatea semnalului
Asigura-te ca viteza este 25 mm/s si amplitudinea 10 mm/mV; aceasta permite masurari standard ale intervalelor. Inregistrarea la 50 mm/s se foloseste uneori pentru aritmii rapide sau detalierea undei P. Filtrarea trebuie gestionata atent: un filtru de retea de 50 Hz (Europa) si un filtru de miscare pot ajuta, dar excesul poate atenua ST si undele T. In 2026, aparatele ofera frecvent esantionare 500–1000 Hz si rezolutii de 5–10 µV, suficiente pentru analiza detaliata a QRS si ST.
Criterii practice pentru calitate buna a semnalului:
- Linia izoelectrica stabila, fara drift pronuntat; evita cablurile tensionate.
- Zgomot redus pe toate derivatiile; verifica contactul pad-urilor si pielea uscata.
- Calibrare vizibila 1 mV = 10 mm imprimata la inceputul traseului.
- Hartie clara, grid lizibil; evita inregistrarea peste plierea hartiei.
- Evita filtrarea agresiva care poate “netezi” segmentul ST si mascheaza ischemia.
Un semn de alarma este cand doar o parte dintre derivatii prezinta zgomot; de regula, un singur electrod slab cauzeaza problema. Reataseaza-l, repeta calibrarile si reia inregistrarea completa, nu doar derivatia izolata, pentru consistenta.
Inregistrarea si verificarea trasaturilor principale pe traseu
Dupa ce apesi inregistrare, cere pacientului sa respire normal si sa nu vorbeasca. Verifica imediat ca toate cele 12 derivatii sunt tiparite complet si ca nu exista decuplari. Pentru o evaluare initiala: ritm sinusal presupune unde P pozitive in DII si o unda P inaintea fiecarui QRS; interval PR tipic 120–200 ms; durata QRS sub 120 ms la adult; QTc orientativ 350–450 ms barbati si 360–470 ms femei (formula Bazett sau Fridericia). Segmentul ST trebuie sa fie izoelectric; elevarea noua, in distributie coronariana, este urgenta.
In 2026, recomandarile AHA/ESC pentru pacientii cu durere toracica sustin obtinerea ECG in sub 10 minute si repetarea la 15–30 minute daca simptomatologia persista. Sensibilitatea ECG-ului initial pentru infarct poate fi limitata, motiv pentru care seriile de ECG si corelarea cu troponinele sunt standard. Noteaza pe traseu data, ora, ID pacient, medicatie influenta (de exemplu, antiaritmice), si semneaza. Daca ai dubii privind calitatea, repeta inregistrarea imediat; este mai sigur decat a trimite un traseu suboptimal.
Masuri speciale in situatii particulare (copii, sarcina, sportivi, obezitate)
La copii, frecventa cardiaca este mai mare si axele pot fi diferite; aparatele au setari pediatrice cu limite adaptate de varsta. Plasarea precordialelor urmeaza aceleasi repere, dar dimensiunea toracelui cere atentie sporita. In sarcina, modificarile hemodinamice pot produce schimbari minore ale undelor; se recomanda pozitie semi-inclinata daca apar disconfort si evitarea compresiei venei cave. La sportivi, bradicardia de repaus si voltajele crescute pot fi fiziologice; ghidurile internationale sugereaza criterii de interpretare specifice pentru a reduce alarmele false.
In obezitate, pielea umeda si pliurile cutanate cresc riscul de artefact; curata bine zonele, foloseste pad-uri noi si verifica impedanta prin calitatea semnalului. In cazuri postoperatorii sau cu pansamente, se pot adapta pozitii alternative (de exemplu, V3–V6 putin mai lateral), cu mentionarea explicita pe traseu. In 2026, ESC si AHA recomanda consemnarea oricarei abateri de la plasarea standard, deoarece comparabilitatea seriata depinde de reproducerea acelorasi repere anatomice. Daca folosesti ECG pe o derivatie la distanta (dispozitive portabile), clarifica faptul ca nu substituie ECG-ul standard in 12 derivatii pentru diagnosticul ischemiei.
Erori frecvente si cum le eviti in practica zilnica
Erorile cele mai comune provin din plasarea gresita a electrozilor si din ignorarea artefactelor. Inversarea RA/LA sau V1/V2 poate crea modele false de infarct sau bloc de ram; la fel, plasarea prea sus a precordialelor muta segmentul ST. Un alt grup de probleme sunt interferentele de retea (50 Hz), tremorul, vorbitul si cablurile tensionate. In 2026, aparatele includ indicatori de calitate si alerte pentru decuplare, dar acestea nu inlocuiesc ochiul critic al operatorului.
Pitfall-uri pe care sa le bifezi sistematic:
- Nu sari peste curatarea pielii, chiar daca pacientul “pare” pregatit.
- Confirma viteza 25 mm/s si 10 mm/mV inainte de apasarea butonului de inregistrare.
- Verifica vizual reperele anatomice pentru V1–V6; nu te baza pe memorie aproximativa.
- Evita sa inregistrezi in timp ce pacientul vorbeste sau rade; repeta daca se intampla.
- Noteaza variantele: plasare pe trunchi, lipsa unei derivatii sau folosirea derivatiilor suplimentare.
Un control final al traseului inainte de a-l salva economiseste timp ulterior. Daca vezi linii “franjurate” sau baseline neregulat, identifica electrodul cu problema reatasandu-l pe rand; cel defect va normaliza brusc derivatiile asociate.
Documentare, interpretare initiala si integrare in fluxul clinic
Dupa imprimare sau salvare, eticheteaza clar: nume, ID, data/ora, setarile (viteza, amplitudine), repere speciale (de exemplu, V4R facuta). In 2026, multe unitati salveaza ECG-urile in format PDF si in standarde interoperabile (de ex., PDF/A, DICOM ECG), ceea ce permite teleinterpretare si comparatii in timp. Interpretarea automata oferita de aparate este utila, dar decizia clinica ramane la medic; ESC si AHA subliniaza sa nu te bazezi exclusiv pe algoritmul aparatului, mai ales in ischemie.
Pentru o triere rapida, parcurge sistematic: ritm, frecventa (metoda 300/150/100 sau 25 mm/s si numar de patrate mari), ax, intervale (PR, QRS, QTc), unde patologice (Q, T negative), si ST. In sindroamele coronariene, sensibilitatea ECG-ului initial poate fi limitata, astfel ca repetarea la 15–30 minute si corelarea cu biomarkerii este standard de ingrijire in 2026. Inregistreaza recomandarile: monitorizare suplimentara, repetare ECG, trimitere urgenta la cardiologie. Un traseu bine facut, corect etichetat si integrat digital creste sansele de diagnostic corect si rapid, aliniat la practicile recomandate de ESC, AHA si OMS.